乳腺癌的学科性调查
乳腺癌的学科性调查
作者:宋黎姮、李懿峥、岳诗涵、陈奕诺、黄泽禾、姚欣彤
指导老师:李培青
学校:徐州市第一中学
时间:2024年7月20日
一、研究目的
(1)探讨研究乳腺癌的方向,小组内分工;
(2)研究乳腺癌发病原理,咨询调查其防治手段
(3)撰写研究报告
二、研究形式
小组讨论;查阅资料;实地调查
三、研究过程
课题确认、人员分工
(1)小组分工,分别在图书馆查阅相关资料
(2)到医院实地考察
(3)组员分别汇报成果
(4)总结成果,完成相关报告
四、预期研究成果
(1)了解乳腺癌的流行情况、类型、预防及康复手段。
(2)培养社会责任感,提升实践能力。
五、课题实际取得成果
(1)了解研究乳腺癌的意义,其流行情况、社会影响及防治手段。
(2)实地考查,培养了实践能力。
六、乳腺癌
癌症是一个全球性问题:乳腺癌是女性最常见的癌症,据估计,2020年新增230万例,死亡人数超过68.5万。尽管在过去二十年中,存活率显著提高,但乳腺癌的发病率在全球范围内显著增高。遗传和非遗传因素共同影响乳腺癌发病率。非遗传因素包括年龄、生殖风险因素(如初潮早期和绝经晚期)、外源性女性激素、生活方式因素(如绝经后肥胖和饮酒)、辐射暴露、高乳腺 X 线摄影密度,以及组织学病变(如非典型增生)的存在,尽管其中一些因素也可能受到遗传易感性的影响。
癌症由多个生物实体组成,其特征是病理、基因组改变、基因表达和肿瘤微环境(TME)的异质性,共同影响临床行为和治疗反应。然而,目前用于指导治疗决策的组织病理学、肿瘤大小和分级、淋巴结受累和标志物表达等经典参数并不完善,尤其是在晚期癌症的情况下,这些癌症最终会产生耐药性。因此,迫切需要更好地预测患者对治疗的反应,并需要改进优化治疗的选择。在过去的十年中,乳腺癌症的固有分子亚型和预测特征得到了进一步完善,而基因组学革命使大量乳腺肿瘤的测序以前所未有的速度和分辨率得以实现。深入的基因组分析也为疾病进展和转移过程中的肿瘤内异质性和克隆进化提供了实质性的见解。此外,越来越清楚的是,在解剖乳腺癌症生物学和改进治疗策略时,必须考虑整个肿瘤生态系统
目前,乳腺癌的病理学诊断已从形态学结 合免疫组织化学发展为形态学-免疫组织化学-分 子生物学特征相结合。精准的组织学分型对患者 的预后判断、治疗决策也有重要的指导作用。 如大部分三阴性乳腺癌(triple-negative breast cancer,TNBC)恶性程度高、预后差,但也有 一些低度恶性的TNBC生物学行为相对惰性,如 分泌性癌、低级别腺鳞癌、纤维瘤病样梭形细胞 癌、经典型腺样囊性癌等。对这部分低度恶性的 TNBC,除非有病理学检查证实的淋巴结转移, 否则无需给予全身治疗。组织学分型主要依据第5版世界卫生组织(World Health Organization, WHO)乳腺肿瘤分类,某些组织 学类型的准确区分需行免疫组织化学和(或)分 子病理学检测后确定。部分组织学类型的乳腺癌 具有独特的分子生物学特征,例如分泌性癌常 伴有ETV6-NTRK3基因重排、经典型腺样囊性癌 常有MYB-NFIB重排、低级别黏液表皮样癌常有 CRTC1-MAML2重排、极性翻转的高细胞癌常伴 有IDH2基因突变
传统乳腺癌分类
人类乳腺癌是根据多维度进行分层的,包含组织病理学分类、临床特征和分子分析。在诊断时,根据恶性细胞从乳腺小叶或导管扩散到周围基质的情况,根据组织学将肿瘤大致分为原位癌或浸润癌(图1)(参见世界卫生组织肿瘤分类)。除了形态学分类外,乳腺肿瘤在临床上根据雌激素受体(ER)、孕激素受体(PR)和人类上皮生长因子受体2(HER2/ERBB2)的表达将其分为三大临床组:ER+、HER2+和三阴性乳腺癌症(TNBC)(图1)。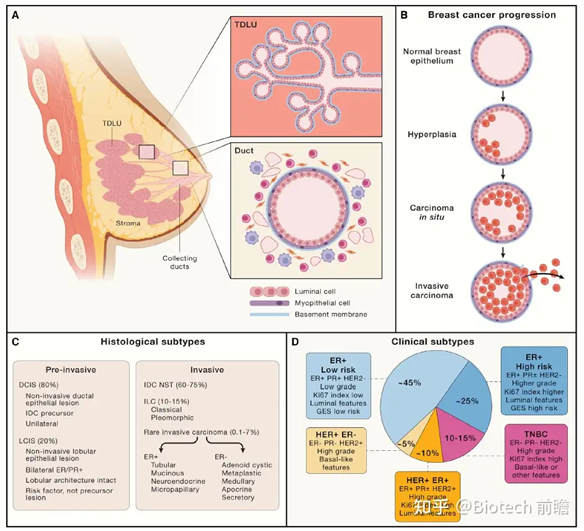
图1. 乳腺癌的乳腺结构和组织病理学分类
. 人类乳房的示意图,描绘了末端导管小叶单元(TDLU),这是大多数肿瘤发生的乳房功能单元,以及分支上皮导管树的横截面图。乳腺导管由管腔和肌上皮细胞的双层上皮组成,周围是免疫、成纤维细胞和富含脂肪细胞的基质,影响正常的乳腺生理和致癌作用。
. 乳腺癌症发病机制的简化模型。导管或小叶上皮的异常细胞增殖可导致浸润前病变,称为原位癌。一旦肿瘤细胞突破基底膜并浸润周围基质,癌症就被归类为浸润性癌。
. 浸润前病变和浸润性乳腺癌的主要组织学亚型。浸润性导管癌“无特殊类型”(NST)占乳腺肿瘤的绝大多数。大约15%-25%的浸润性癌症具有独特的生长模式和细胞学特征。
. 主要基于雌激素受体(ER)、孕激素受体(PR)、人表皮生长因子受体2(HER2)和增殖标记物Ki67的组织学特征和免疫组织化学表达,对癌症的主要临床亚型进行比较。ER+癌症约占所有乳腺癌的70%,其中ER+被定义为≥1% ER阳性肿瘤细胞(尽管≥10%的表达被认为具有更大的临床相关性),而HER2+肿瘤可以进一步细分为HER2+ER+(70%)和HER2+ER-(30%)亚组。HER2状态通过免疫组化,并通过显色或荧光原位杂交(分别为CISH和FISH)进一步评估,以确定基因扩增状态。HER2+肿瘤(定义为>10%细胞中的环向3+染色或HER2/ERBB2扩增)约占15%的乳腺癌,并表现出广泛的生物学异质性。HER2低表达乳腺癌受到越来越多的关注,通过免疫组化可以检测到低(1+)到中等(2+)HER2表达,但ERBB2扩增缺失。TNBC(15%的乳腺癌)缺乏ER、PR和HER2的表达,包括多种亚型,其特征通常是EGFR和细胞角蛋白CK5和CK14的表达。TNBC很容易早期复发和转移,尤其是肺和脑,在癌症死亡率中所占比例过高。总的来说,这些临床病理变量,尽管不是决定性的生物学变量参数,在考虑预后、治疗选择和临床试验设计方面继续发挥着至关重要的作用
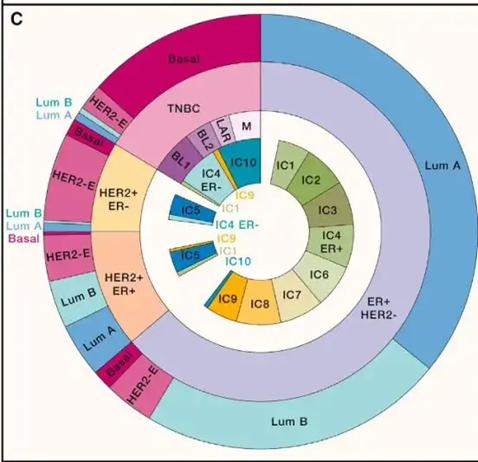
. 乳腺癌亚型分布图
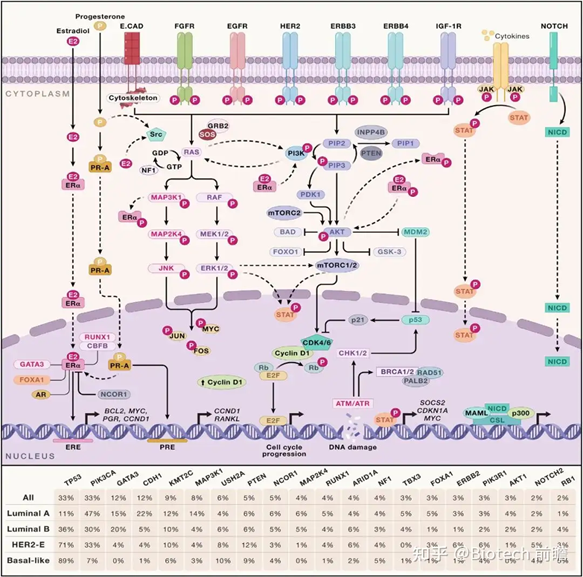
. 癌症异常通信网络
乳腺肿瘤微环境的解剖
乳腺肿瘤微环境(TME)内复杂性和多样性的示意图,通过整合先进的转录组学、高分辨率成像平台和临床前模型。下面的面板突出了在乳腺肿瘤的免疫和基质室中确定的关键亚群,每个亚群都与不同的细胞功能、肿瘤亚型和临床结果有关。成纤维细胞标志物aSMA、FAP、FSP1、PDGFR-B和CD29的表达定义了四个不同的CAF亚群(CAF-S1–S4)。CAF-S1成纤维细胞通过CD4+FOXP3+Tregs刺激免疫抑制,并可进一步细化为八个亚组,这些亚组被广泛表征为肌成纤维细胞或炎症性。TIL主要包括细胞毒性CD8+T细胞、CD4+辅助性T细胞、免疫抑制性FOXP3+CD4+调节性T细胞(Treg)和CD19+B细胞。另外两种T细胞亚群,组织驻留记忆T细胞(TRM)和表达Vδ1的γδ T细胞与TNBC的阳性临床结果相关。乳腺TME内的免疫抑制环境,主要归因于免疫检查点受体和抑制性细胞因子,损害抗肿瘤T细胞免疫。
一、乳腺癌的现状及流行情况
乳腺癌是全球范围内女性最常见的恶性肿瘤之一,其发病率和死亡率均居女性恶性肿瘤前列。根据世界卫生组织国际癌症研究机构发布的2020年全球最新癌症负担数据,全球乳腺癌新发病例高达226万例,超过了肺癌,成为全球第一大癌。乳腺癌的发病年龄呈现年轻化趋势,高发年龄段为45-55岁,但35岁左右也呈现一个小高峰。
乳腺癌在我国的流行情况:
在中国,乳腺癌的发病率也逐年增高,跃居中国女性恶性肿瘤首位。在世界上我国虽属女性乳腺癌的低发地区,但近年来乳腺癌的发病率明显增高。中国主要城市10年来乳腺癌发病率增长了37%,死亡率增长了38.9%,农村死亡率增长了39.7%。值得警戒的是,我国乳腺癌的年均增长速度高出高发国家1~2个百分点,以每年3%~4%的速度递增,成为城市中死亡率增长最快的癌症,发病年龄也呈逐渐年轻化的趋势。尤其以上海、北京、天津及沿海地区为我国乳腺癌的高发地区,已占女性恶性肿瘤发病率的首位。
二、乳腺癌的研究意义
研究乳腺癌具有多方面的现实意义,以下对此做具体说明:
1.早期发现,改善公共健康:乳腺癌在早期通常没有明显的症状,通过乳腺癌肿瘤基因组学研究,可以发现相关的肿瘤标志物,从而提高乳腺癌的早期诊断率。早期发现乳腺癌有助于及时采取有效的治疗手段,提高患者的生存率。
2.医学领域:乳腺癌和其他内脏肿瘤不同,它的解剖位置相对表浅,长期以来被当作癌症研究的模式肿瘤。各国政府对于乳腺癌的研究非常重视,美国国家癌症研究所每年给乳腺癌研究的经费支持占总研究经费的9.7%~13.7%,远超其它肿瘤;我国国家自然科学基金委也在逐年增加对乳腺癌研究的资助力度。在各国科学家坚持不懈的努力之下,乳腺癌研究不断取得新的突破,并促成和推动了人类认识癌症和治疗癌症的几次重要飞跃。具体如下:
近年来,国家科研团队通过新辅助化疗前后肿瘤组织及外周血的基因测序分析,揭示了TP53、TTN和MUC16等基因在新辅助化疗中的突变频率和表达水平的变化。此外,还确定了新型生物标志物CDKAL1P409L、ADGRA2、ADRB3,有助于筛选可以从新辅助化疗中受益的患者,并为临床精准治疗提供新证据。HER2低表达乳腺癌的分子和临床特征研究也取得了重要进展,为开发针对性治疗策略提供了宝贵信息。
在乳腺癌治疗技术方面,中山大学附属第二医院教授宋尔卫的研究取得了重大突破。他首次提出低剂量的化疗压力可以富集乳腺癌干细胞,并阐明了乳腺癌肿瘤干细胞“干性”的分子调控机制,为分子靶向治疗奠定了基础。这一研究成果在国际生物学界权威杂志《Cell》上发表,被认为是肿瘤基础理论领域的重要突破。
未来,乳腺癌的研究将继续聚焦于其内部异质性和分子靶标。研究表明,乳腺癌内部异质性为肿瘤克隆进化提供了基础,而治疗和转移过程中发生的克隆进化富集的基因突变具有重要的生物学及临床意义。这些研究将为开发更有效的治疗策略和改善患者预后提供重要依据。
四、乳腺癌的预防手段
1. 遗传咨询与风险评估:
强调BRCA1和BRCA2等遗传基因在乳腺癌发病中的重要性,并建议高风险人群进行遗传咨询和风险评估。若有家族遗传史的人群,可选择半年进行一次体检。
2. 生活方式调整:
l 加强运动:生活中可适当运动,如跑步、跳绳等,能促进身体新陈代谢,还能帮助增强自身体质。
l 注意体重变化:平时要控制好体重,避免体重超标,这样能将患乳腺癌的概率下降。
l 调整饮食:饮食上要注意避免食用过多含雌激素过高以及脂肪含量高的食物,如肥肉、蜂王浆等,以免增加患病概率。
l 改变不良生活习惯:平时要注意避免吸烟喝酒,还要远离二手烟,更要避免暴饮暴食,调整好作息,避免熬夜。
l 生活中要避免不良情绪,保持平和的心态。若身体出现了不适,要及时到医院就诊,以免贻误病情。
3. 早期筛查:
推广乳腺癌的早期筛查方法,如乳腺X线摄影(乳腺X线)、乳腺超声、乳腺磁共振成像(MRI)等,并强调其重要性。
鼓励女性定期进行自我乳房检查,并教育她们如何正确进行。
4. 预防性药物干预:
l 以避孕药作为乳腺癌的预防措施:一类叫作“口服避孕药”,可以减少乳腺癌的发生率,其中包括可待因、环硝唑和米诺酯。
l 抗雌激素治疗:在某些情况下,如处于更年期或子宫内膜异位症的患者,应考虑使用抗雌激素进行治疗,以延缓乳腺癌的发生。
l 对于高风险人群,如携带BRCA基因突变的女性,讨论预防性药物干预(如选择性雌激素受体调节剂)的潜在益处和风险。
五、乳腺癌的治疗方法
乳腺癌作为全球妇女中最常见的恶性肿瘤,其治疗策略在多学科综合治疗(Multidisciplinary treatment, MDT)的框架下不断进化。
1. 外科手术治疗:乳腺癌的外科治疗是根据肿瘤大小、位置、分期以及患者的个体情况决定的。肿瘤切除方式主要有两种,一是乳腺保留手术(Breast-Conserving Surgery, BCS),即只切除癌肿及部分正常组织;二是乳腺根治手术(Mastectomy),亦分为简单乳房切除和改良根治切除,后者通常伴随有腋窝淋巴结清扫或哨兵淋巴结活检(Sentinel lymph node biopsy)。
2. 放射治疗:作为局部治疗手段,放疗主要目的是消灭可能残留在乳腺或腋窝区域的微小病灶,从而降低局部复发风险。根据不同的治疗目的,放射治疗分为术前、术后和姑息治疗。
3. 药物治疗:按照药物作用机制不同,乳腺癌的药物治疗主要分为化学治疗(Chemotherapy)、内分泌治疗(Hormone therapy)和靶向治疗(Targeted therapy)。例如,内分泌治疗主要针对雌激素受体(ER)和孕激素受体(PR)阳性患者,常用药物有芳香酶抑制剂(Aromatase inhibitors)和选择性雌激素受体调节剂(SERMs)。
4. 靶向治疗:靶向治疗主要针对表达某一或某些特定分子标记的乳腺癌患者,如HER2阳性的患者可使用曲妥珠单抗(Trastuzumab)等HER2靶向药物。
5. 免疫治疗:免疫疗法是利用患者自身的免疫系统对抗肿瘤细胞。当前,通过检测PD-L1的表达来评估免疫治疗的可能效果成为该领域的研究热点,典型的免疫检查点抑制剂如帕博利珠单抗(Pembrolizumab)和阿替利珠单抗(Atezolizumab)正在临床试验中不断展现其治疗潜力。
六、引用文献来源
. Cell 186, April 13, 2023
. Larissa A. Korde, Mark R. Somerfield, Dawn L. Hershman, et al. Use of Immune Checkpoint Inhibitor Pembrolizumab in the Treatment of High-Risk, Early-Stage Triple-Negative Breast Cancer: ASCO Guideline Rapid Recommendation Update. DOI: 10.1200/JCO.22.00503 Journal of Clinical Oncology
. Lajos Pusztai, Carsten Denkert, Joyce O'Shaughnessy, et al. Event-free survival by residual cancer burden after neoadjuvant pembrolizumab + chemotherapy versus placebo + chemotherapy for early TNBC: Exploratory analysis from KEYNOTE-522. J Clin Oncol 40, 2022 (suppl 16; abstr 503). DOI: 10.1200/JCO.2022.40.16_suppl.503
数据取自使用cBioPortal对PanCancer数据集(n=1066个肿瘤)的分析
《中国抗癌协会乳腺癌诊治指南与规范(2024年版)》,中国抗癌协会乳腺癌专业委员会,中华医学会肿瘤学分会乳腺肿瘤学组
美国癌症协会的研究报告,发表在《CA:临床医师癌症杂志》上。
Proportion and number of cancer cases and deaths attributable to potentially modifiable risk factors in the United States, 2019. CA: A Cancer Journal for Clinicians.
乳腺癌筛查的常规医学实践和研究。
Smith, R. A., et al. . Breast cancer screening in the United States, 2023: A review of current American Cancer Society recommendations and guidelines. CA: A Cancer Journal for Clinicians.
七、总结
选择调查研究乳腺癌,是因为乳腺癌作为一种严重的健康问题,对全球女性的生命健康构成了巨大威胁。通过深入研究乳腺癌的病理、预防手段、治疗方法、流行状况等方面,我们能够切实地了解降低乳腺癌发病率的方式以及防治的意义。与此同时,作为为青少年,我们能够为将来步入社会做好准备,更好地帮助和服务乳腺癌患者,提高群众对乳腺癌的预防意识,在未来能够为患者提供更好地治疗效果和生活质量。我相信,通过我们的不懈努力,一定能够为乳腺癌的防治工作做出积极贡献。
报告人:徐州一中高二(5)班 宋黎姮 姚欣彤 李懿峥 岳诗涵 黄绎禾 陈奕诺
指导老师:李培青
- 附件【活动记录表1.doc】
- 附件【活动记录表2.doc】
- 附件【活动成果报告.doc】
- 附件【活动记录表3.doc】
- 附件【乳腺癌的学科性调查小组研究报告.docx】
